ZAPYTAJ O TERMIN WIZYTY
+48 734 155 144
LOKALIZACJA
ul. Mogilska 118, 31 – 445 Kraków

GODZINY OTWARCIA
pon. – pt. 8:00 – 20:00
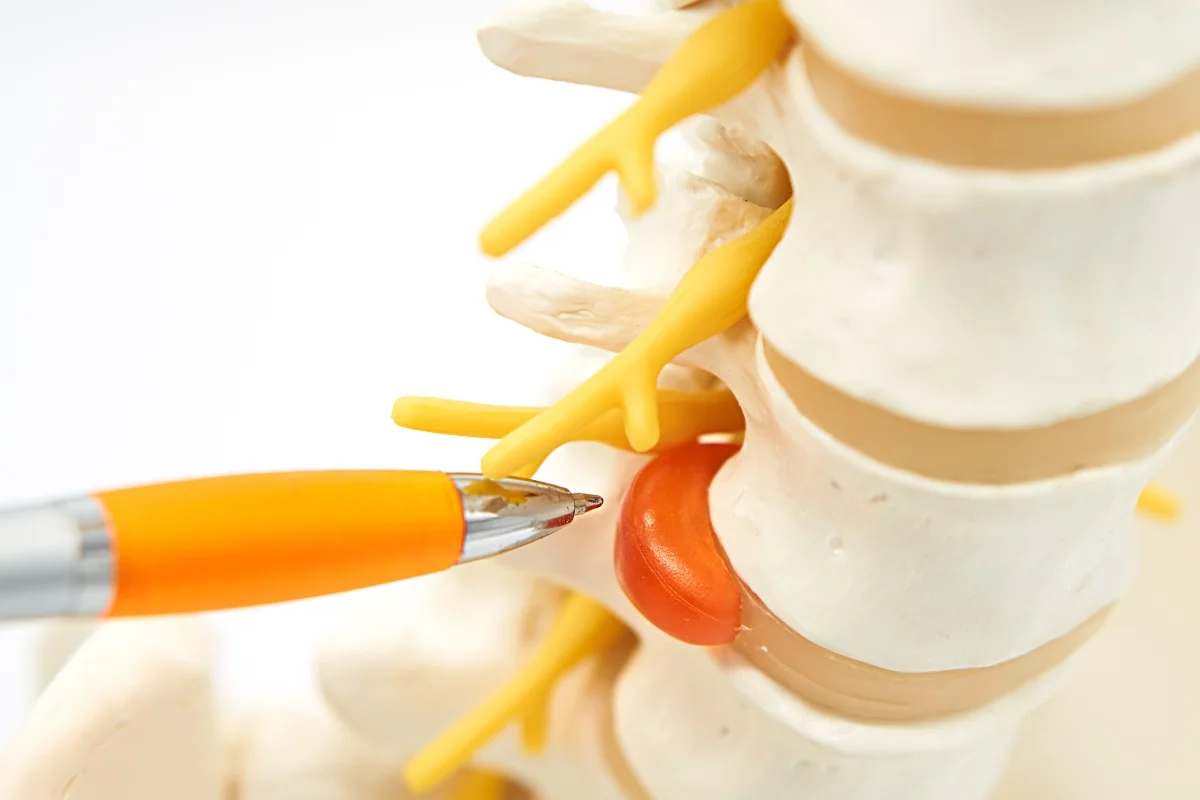
Dyskopatia – choroba krążka międzykręgowego
Dyskopatia jest chorobą powszechną oraz jedną z najczęstszych przyczyn dolegliwości bólowych kręgosłupa. Dotyczy wszystkich części kręgosłupa posiadających dyski (najczęściej lędźwiowego i szyjnego, rzadziej piersiowego).
Dyskopatia jest chorobą dysku, czyli tzw. krążka międzykręgowego – jego formą zwyrodnienia, czy uszkodzenia. Często przybiera postać przepukliny dysku. Jest to stan, w którym na skutek długotrwałych przeciążeń kręgosłupa i braku regularnej aktywności fizycznej, dochodzi do dehydratacji (odwodnienia) dysku i uszkodzenia pierścienia włóknistego krążka międzykręgowego z następczym przemieszczaniem się jądra miażdżystego w kierunku światła kanału kręgowego. W konsekwencji przemieszczony dysk może powodować ucisk i podrażnienie rdzenia kręgowego, korzeni nerwowych prowadząc do powstania rwy kulszowej, udowej lub ramiennej.
Najczęściej problem dyskopatii dotyczy ludzi w średnim wieku, choć z uwagi na coraz gorszą kondycję fizyczną nastolatków, obserwuje się częstsze występowanie zmian dyskopatycznych u ludzi młodych. U osób starszych częstość występowania dyskopatii zmniejsza się, ustępując dolegliwością związanym z procesami zwyrodnieniowo-wytwórczymi kręgosłupa.
Przyczyny powstawania dyskopatii
Dyskopatia może mieć różne przyczyny, a wśród najczęstszych wymienia się:
- Przeciążenia mechaniczne – powstałe wskutek dźwigania ciężkich przedmiotów, nagłych ruchów czy długotrwałego przebywania w jednej pozycji (siedzenie, stanie),
- Brak aktywności fizycznej – siedzący tryb życia powoduje osłabienie mięśni stabilizujących kręgosłup, co zwiększa ryzyko uszkodzenia dysków,
- Nieprawidłowa postawa ciała – wielogodzinne siedzenie przy komputerze lub jazda samochodem w złej pozycji sprzyja przeciążeniu kręgosłupa. Długie patrzenie w telefon komórkowy również powoduję przeciążenia w szyjnym odcinku kręgosłupa,
- Otyłość – nadmierna masa ciała zwiększa nacisk na krążki międzykręgowe, przyspieszając ich degenerację,
- Zmiany związane z wiekiem – z biegiem lat krążki międzykręgowe tracą wodę i elastyczność, co prowadzi do powstania dyskopatii,
- Uwarunkowania genetyczne – niektóre osoby mogą mieć predyspozycje do szybszego zużycia krążków międzykręgowych.
Objawy dyskopatii
Objawy dyskopatii zależą od lokalizacji uszkodzenia oraz stopnia jego zaawansowania. Do najczęściej występujących dolegliwości należą:
- Silny ból kręgosłupa – w przypadku odcinka lędźwiowego ból może prowadzić do skrzywienia sylwetki, a w odcinku szyjnym do ograniczenia ruchomości głowy,
- Ból promieniujący – może rozciągać się na kończyny dolne (w przypadku odcinka lędźwiowego) lub górne (przy dyskopatii szyjnej), powodując mrowienie, drętwienie czy zaburzenia czucia,
- Ból nasilający się przy kaszlu, kichaniu, wysiłku – zwiększone ciśnienie może powodować większy ucisk na nerwy i w konsekwencji prowokować ból,
- Sztywność kręgosłupa – zwłaszcza po przebudzeniu, pacjenci odczuwają trudności w poruszaniu się, które ustępują po „rozruszaniu” ciała,
- Osłabienie siły mięśniowej – na skutek ucisku na korzenie nerwowe może dojść do osłabienia siły mięśni kończyn górnych (np. osłabienie chwytu) lub siły mięśni kończyn dolnych, a w zaawansowanych przypadkach do niedowładów i problemów z chodzeniem,
- Problemy neurologiczne – w ciężkich przypadkach mogą pojawić się zaburzenia czucia, problemy z oddawaniem moczu lub kału (syndrom ogona końskiego – wymaga natychmiastowej pomocy lekarskiej), opadanie stopy.
Diagnostyka dyskopatii
Aby potwierdzić diagnozę dyskopatii, lekarz może zlecić:
- Badanie kliniczne – ocena zakresu ruchomości, objawów neurologicznych oraz siły mięśniowej,
- Rezonans magnetyczny (MRI) – pozwala dokładnie ocenić stan krążków międzykręgowych i wykryć ewentualne przepukliny,
- Tomografia komputerowa (TK) – stosowana, gdy istnieją przeciwwskazania do MRI,
- RTG kręgosłupa – choć nie obrazuje tkanek miękkich, może pomóc w ocenie ogólnego stanu kręgosłupa i ewentualnych zmian zwyrodnieniowych.
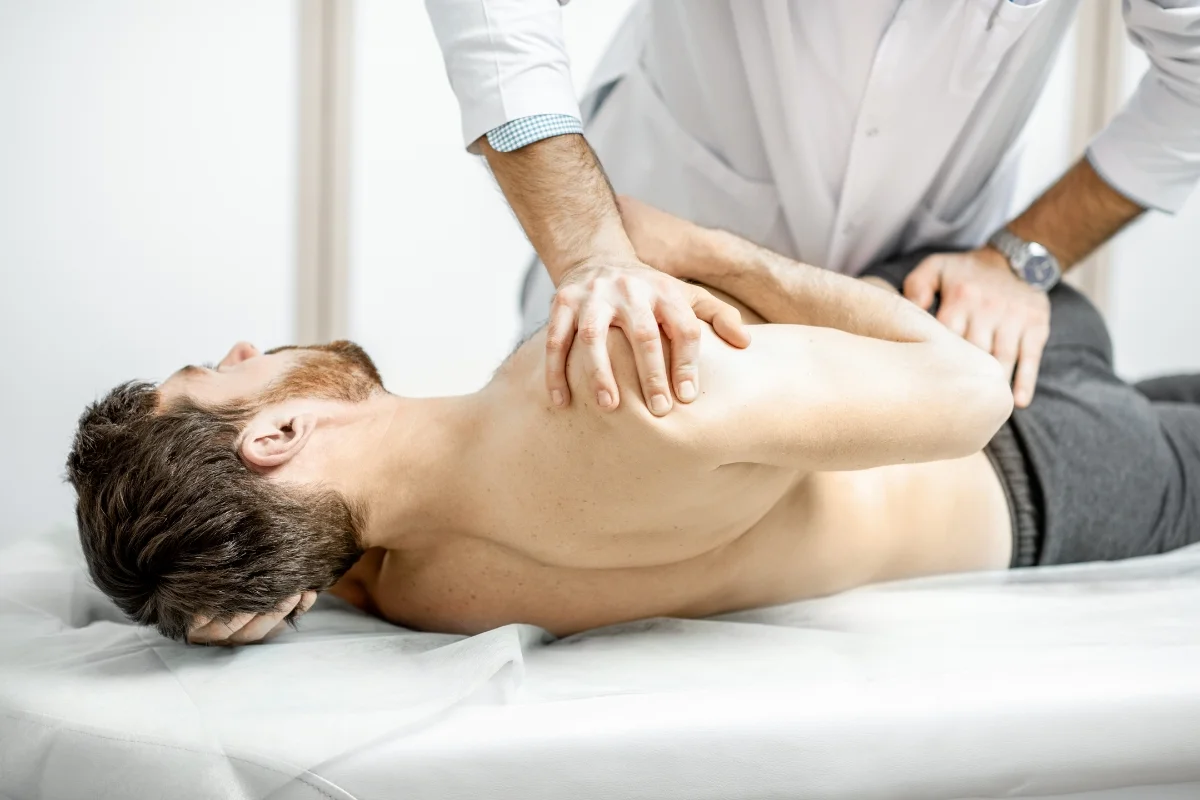
Leczenie zachowawcze dyskopatii – rola rehabilitacji i fizjoterapii
W większości przypadków leczenie zachowawcze – czyli bezoperacyjne – okazuje się skuteczne i pozwala pacjentowi powrócić do pełnej sprawności bez konieczności interwencji chirurgicznej. Kluczową rolę odgrywa tu rehabilitacja i fizjoterapia, które stanowią nie tylko sposób na złagodzenie objawów bólowych, ale przede wszystkim działają na przyczyny dolegliwości. Dyskopatia rzadko wynika z pojedynczego urazu – częściej jest efektem przewlekłych przeciążeń, nieprawidłowej postawy, słabości mięśni stabilizujących kręgosłup oraz braku ruchu. Rehabilitacja skupia się więc na przywróceniu równowagi w układzie ruchu, poprawie biomechaniki oraz wzmocnieniu struktur wspierających kręgosłup.
Fizjoterapia to nie tylko „leczenie bólu” – to proces, który poprzez celowane ćwiczenia, terapię manualną i edukację zmienia sposób, w jaki ciało funkcjonuje na co dzień. Dzięki temu możliwe jest odciążenie uszkodzonego krążka międzykręgowego, zmniejszenie ucisku na korzenie nerwowe i poprawa krążenia w rejonie zmian degeneracyjnych, co wspomaga procesy regeneracyjne. Co więcej, dobrze zaplanowany program rehabilitacyjny pomaga pacjentowi odzyskać kontrolę nad swoim ciałem, odbudować poczucie bezpieczeństwa w ruchu i przezwyciężyć tzw. lęk przed bólem – czyli naturalną, ale niekorzystną tendencję do unikania aktywności z obawy przed nasileniem dolegliwości. Zmiana tego nastawienia jest jednym z kluczowych elementów skutecznej terapii.
Podsumowując: rehabilitacja i fizjoterapia nie są „dodatkiem” do leczenia dyskopatii – są jego fundamentem. To one pozwalają nie tylko uporać się z objawami, ale też zrozumieć i wyeliminować źródła problemu, zmniejszając ryzyko jego nawrotu w przyszłości.
Fizjoterapia i rehabilitacja w leczeniu dyskopatii
Fizjoterapia obejmuje szeroki wachlarz technik mających na celu poprawę funkcjonowania układu mięśniowo-szkieletowego. W dyskopatii stosuje się:
1. Ćwiczenia lecznicze – Indywidualnie dobrane ćwiczenia lecznicze są podstawą terapii. Skupiają się one na wzmocnieniu mięśni głębokich (core stability), poprawie elastyczności,rozluźnieniu przeciążonych struktur mięśniowych i reedukacji posturalnej (czyli nauce prawidłowej postawy i ergonomii ruchu).
2. Terapie manualną – Techniki wykonywane przez fizjoterapeutę, np. mobilizacje stawowe, trakcje kręgosłupa czy manipulacje, pomagają zmniejszyć ucisk na dysk lub struktury nerwowe co zmniejsza ból i napięcia mięśniowe. Techniki terapii manualnej poprawiają również ruchomość w stawach kręgosłupa.
3. Fizykoterapie – Zabiegi takie jak laser wysokoenergetyczny, elektroterapia, ultradźwięki, laseroterapia, lampa Sollux, pole magnetyczne mają działanie przeciwbólowe i przeciwzapalne. Stanowią wsparcie w fazie ostrej, ale nie powinny zastępować aktywnej terapii ruchowej.
4. Techniki neuromobilizacji – Neuromobilizacja to technika terapii manualnej stosowana w fizjoterapii, mająca na celu poprawę ruchomości struktur nerwowych oraz ich relacji z otaczającymi tkankami. Opiera się na koncepcji, że układ nerwowy jest dynamiczny i wymaga odpowiedniej elastyczności, aby funkcjonować prawidłowo. Delikatne techniki rozciągające i mobilizujące nerwy (np. nerw kulszowy, promieniowy, łokciowy) poprawiają ruchomość (relacje) pomiędzy nerwem, a otaczającymi nerw tkankami, co polepsza przewodnictwo nerwowe i zmniejsza uczucie drętwienia.
Pozostałe elementy leczenia zachowawczego
Leczenie zachowawcze dyskopatii koncentruje się na łagodzeniu bólu, poprawie funkcji kręgosłupa i zapobieganiu dalszemu postępowi choroby. Rehabilitacja i fizjoterapia odgrywają kluczową rolę w terapii, pomagając uniknąć interwencji chirurgicznej i poprawiając jakość życia pacjenta. Do leczenia zachowawczego oprócz opisanych powyżej technik fizjoterapii należą:
- Farmakoterapia – leki przeciwbólowe, przeciwzapalne oraz rozluźniające mięśnie pomagają złagodzić objawy,
- Zastrzyki nadtwardówkowe – w przypadku silnego bólu można stosować blokady sterydowe zmniejszające stan zapalny wokół nerwów,
- Zmiana stylu życia – unikanie przeciążeń, utrzymywanie prawidłowej postawy ciała oraz regularna aktywność fizyczna (np. pływanie, joga, pilates, umiarkowane ćwiczenia siłowe).
Leczenie operacyjne
Gdy leczenie zachowawcze nie przynosi efektów lub występują groźne objawy neurologiczne (np. niedowłady, nietrzymanie moczu), konieczna może być operacja. Do najczęściej stosowanych metod należą:
- Mikrodiscektomia – usunięcie fragmentu przepukliny uciskającej nerwy,
- Laminektomia – usunięcie części łuku kręgu w celu odbarczenia struktur nerwowych,
- Stabilizacja kręgosłupa – wszczepienie implantów w celu usztywnienia kręgosłupa i zmniejszenia bólu.
Profilaktyka dyskopatii
Aby zmniejszyć ryzyko wystąpienia dyskopatii, warto:
- Regularnie uprawiać aktywność fizyczną (pływanie, spacery, joga, ćwiczenia wzmacniające mięśnie),
- Unikać długotrwałego siedzenia i stosować ergonomiczne stanowisko pracy,
- Prawidłowo podnosić ciężary – z wykorzystaniem mięśni nóg, a nie pleców,
- Dbać o prawidłową masę ciała i zdrową dietę bogatą w składniki odżywcze wspierające zdrowie kręgosłupa.
Dyskopatia to schorzenie, które może znacząco wpłynąć na komfort życia pacjentów. W dyskopatii dochodzi do zmniejszenia wysokości dysku (dehydratacja krążka), co skutkuje zwiększonym obciążeniem w stawach kręgosłupa i szybszym występowaniem zmian zwyrodnieniowych. Skutkuje to bólami kręgosłupa odczuwalnymi przez chorych zwłaszcza z tyłu kręgosłupa, rozlewającymi się na boki. Pacjenci skarżą się wtedy na uczucie sztywności i bóle tuż po wstaniu z łóżka, które muszą „rozruszać, rozchodzić”. Bóle występują też przy dłuższych jednostajnych pozycjach ciała, takich jak siedzenie lub stanie oraz po pracy fizycznej.
Objawem dyskopatii w cięższych stadiach jest bardzo silny ból w obrębie kręgosłupa (stan ostry), który w pierwszym okresie często uniemożliwia poruszanie się. Jeśli objaw dotyczy odcinka lędźwiowego, to często sylwetka w obrębie tego odcinka skręca się. Widoczne jest boczne przesuniecie miednicy względem kręgosłupa. Jest to reakcja obronna naszego układu mięśniowego przed dalszym podrażnieniem. Do objawów należy również ból promieniujący (drętwienie, mrowienie, palenie, zaburzenia czucia powierzchniowego), podrażnienie nerwów rdzeniowych prowadzące do rwy kulszowej, udowej lub rwy ramiennej. W cięższych przypadkach mogą wystąpić niedowłady oraz osłabienie siły mięśniowej w kończynie. Wczesne rozpoznanie i odpowiednie leczenie mogą zapobiec powikłaniom oraz ograniczyć postęp choroby. Wprowadzenie zdrowych nawyków i profilaktyka odgrywają kluczową rolę w minimalizowaniu ryzyka wystąpienia tego schorzenia.