ZAPYTAJ O TERMIN WIZYTY
+48 734 155 144
LOKALIZACJA
ul. Mogilska 118, 31 – 445 Kraków

GODZINY OTWARCIA
pon. – pt. 8:00 – 20:00
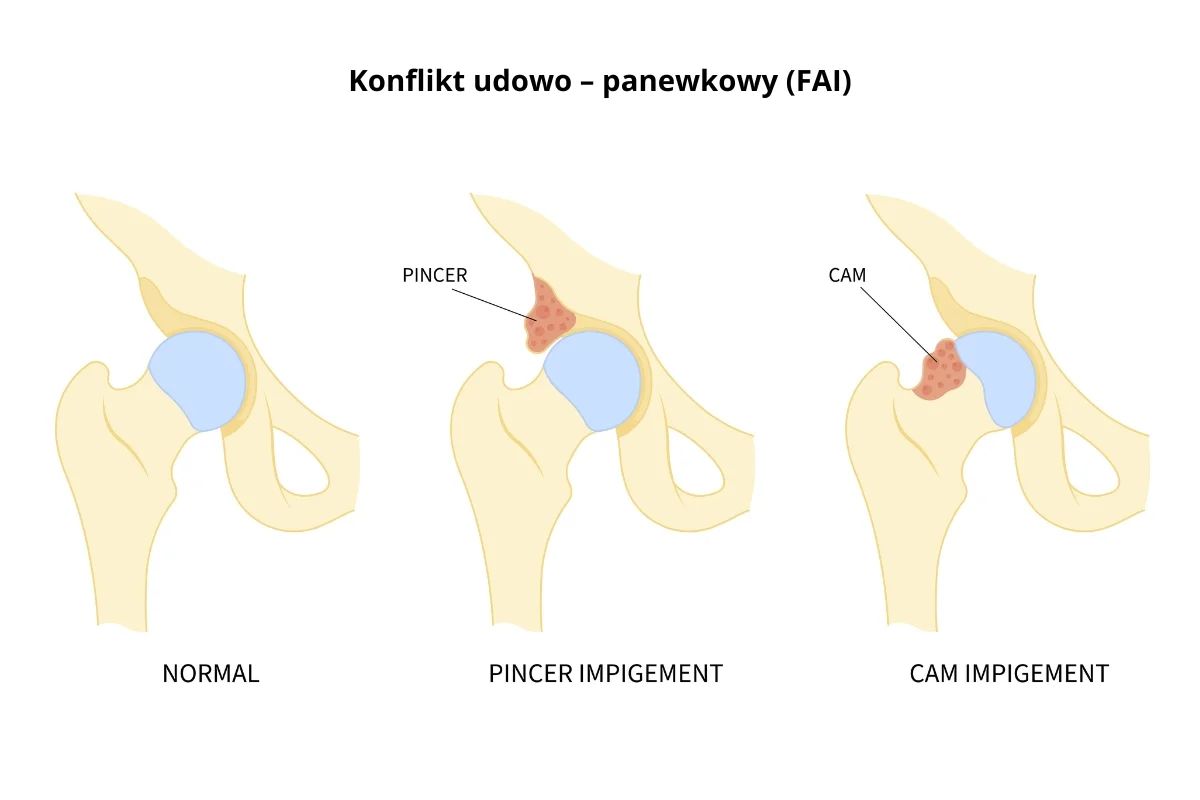
Konflikt udowo – panewkowy (FAI)
Konflikt udowo – panewkowy (FAI – femoroacetabular impingement) to stosunkowo nowe pojęcie w ortopedii, które zyskało na znaczeniu dopiero w ostatnich dwóch dekadach. Opisuje ono sytuację, w której dochodzi do mechanicznego konfliktu między elementami kostnymi tworzącymi staw biodrowy – głową kości udowej i panewką stawu biodrowego. W normalnych warunkach te dwie struktury współpracują płynnie, zapewniając szeroki zakres ruchu przy jednoczesnym zachowaniu stabilności stawu. W przypadku FAI dochodzi do anatomicznej nieprawidłowości jednej lub obu tych struktur, co prowadzi do tarcia, zakleszczania się i uszkadzania wewnętrznych tkanek stawu, takich jak chrząstka czy obrąbek stawowy.
Schorzenie to jest szczególnie istotne u osób młodych i aktywnych fizycznie, zwłaszcza tych uprawiających sporty wymagające częstych ruchów zgięcia, rotacji i przywiedzenia biodra – np. piłkarzy, hokeistów, tancerzy czy narciarzy. U takich osób konflikt udowo-panewkowy nie tylko powoduje przewlekły ból, ale może również ograniczać wydolność fizyczną, prowadzić do przeciążeń i w konsekwencji do przedwczesnych zmian zwyrodnieniowych biodra.
Choć konflikt udowo-panewkowy (FAI) kojarzy się głównie z osobami młodymi i aktywnymi fizycznie, może również występować u osób prowadzących siedzący tryb życia – choć mechanizm powstawania i objawy mogą być nieco inne.
Anatomia stawu biodrowego
Staw biodrowy (łac. articulatio coxae) to kulisty staw maziowy łączący kończynę dolną z miednicą. Tworzą go dwie główne struktury:
- Głowa kości udowej – gładka, kulista powierzchnia pokryta chrząstką stawową, stanowi część końca bliższego kości udowej,
- Panewka stawu biodrowego (acetabulum) – zagłębienie w kości miednicznej, do którego dopasowana jest głowa kości udowej.
Panewka otoczona jest obrąbkiem stawowym (łac. labrum acetabulare) – włóknisto–chrzęstną strukturą, która pogłębia panewkę i zwiększa jej szczelność oraz stabilność. Prawidłowa biomechanika stawu biodrowego pozwala na:
- Zgięcie i wyprost,
- Odwiedzenie i przywiedzenie,
- Rotację wewnętrzną i zewnętrzną.
Dzięki zrównoważonemu kształtowi struktur kostnych oraz sprężystości obrąbka, ruchy te odbywają się bez bólu i z minimalnym tarciem. Każde zaburzenie proporcji anatomicznych (np. spłaszczenie głowy kości udowej lub nadmierna głębokość panewki) może jednak zakłócić tę harmonię, prowadząc do przeciążeń i mikrourazów.
Typy konfliktu udowo-panewkowego
W zależności od mechanizmu i rodzaju anomalii anatomicznych, FAI dzieli się na trzy główne typy: CAM, PINCER oraz mieszany. Każdy z nich wpływa inaczej na struktury stawu biodrowego.
1. Konflikt typu CAM
CAM – odnosi się do deformacji głowy kości udowej, która przestaje mieć idealnie kulisty kształt. W tym typie:
- Dochodzi do spłaszczenia lub zgrubienia na przejściu szyjki i głowy kości udowej,
- Podczas zgięcia i rotacji wewnętrznej głowa „haczy” o przedni brzeg panewki,
- Prowadzi to do uszkodzenia chrząstki i obrąbka stawowego, zwłaszcza w przednio-górnej części panewki.
Typ CAM występuje częściej u mężczyzn, szczególnie uprawiających sporty siłowe lub wymagające dużego zakresu ruchu w biodrze.
2. Konflikt typu PINCER
PINCER – dotyczy panewki. W tym przypadku:
- Panewka jest zbyt głęboka lub ma zwiększone pokrycie głowy kości udowej (np. nadmierna antewersja lub retrowersja panewki),
- W rezultacie brzeg panewki ściera się o szyjkę kości udowej przy ruchach zgięcia,
- Typowym objawem jest uszkodzenie obrąbka stawowego, które może prowadzić do jego wapnienia.
Ten typ częściej diagnozowany jest u kobiet, szczególnie u tych z elastycznością stawową lub predyspozycją do dysplazji.
3. Konflikt typu mieszanego (CAM + PINCER)
To najczęstsza forma FAI – stanowi około 70% przypadków. Występuje tu jednocześnie:
- Deformacja głowy kości udowej (CAM),
- Nadmierne pokrycie panewkowe (PINCER).
Takie połączenie działa destrukcyjnie zarówno na chrząstkę, jak i na obrąbek stawowy, przyspieszając rozwój zmian zwyrodnieniowych. Pacjenci z typem mieszanym zazwyczaj zgłaszają szeroki zakres dolegliwości bólowych i bardziej zaawansowane ograniczenia funkcjonalne.
FAI a siedzący tryb życia – jak to działa?
Choć konflikt udowo-panewkowy (FAI) kojarzy się głównie z osobami młodymi i aktywnymi fizycznie, może również występować u osób prowadzących siedzący tryb życia – choć mechanizm powstawania i objawy mogą być nieco inne.
1. Predyspozycje anatomiczne niezależne od aktywności
U wielu osób deformacje typu CAM czy PINCER są wrodzone lub rozwijają się już w okresie dojrzewania (np. w wyniku nieprawidłowego wzrostu chrząstki nasadowej). W takich przypadkach nawet brak dużej aktywności fizycznej nie chroni przed wystąpieniem objawów, jeśli dochodzi do powtarzających się ruchów lub pozycji, które prowokują konflikt.
2. Długotrwałe siedzenie = przewlekłe przeciążenie biodra
Siedzenie w zgięciu biodra (90 stopni lub więcej) przez wiele godzin dziennie może:
- Prowadzić do przewlekłego ucisku głowy kości udowej o panewkę,
- Powodować napięcie i skrócenie mięśnia biodrowo-lędźwiowego i prostego uda,
- Sprzyjać „cichym” mikrourazom obrąbka stawowego.
To niekoniecznie wywołuje ostre dolegliwości, ale może prowadzić do stopniowego pogorszenia ruchomości, uczucia sztywności czy bólu przy wstawaniu z krzesła.
3. Osłabienie stabilizacji miednicy
Osoby z siedzącym trybem życia często mają osłabione mięśnie pośladkowe i głębokie stabilizatory miednicy, co prowadzi do zaburzenia kontroli ruchu biodra. W efekcie:
- Łatwiej dochodzi do nieprawidłowego toru ruchu,
- Pojawia się tarcie i przeciążenia w obrębie stawu,
- Może rozwinąć się lub nasilić już istniejący FAI.
Objawy FAI u osób nieaktywnych
Często są subtelniejsze niż u sportowców i obejmują:
- Ból w pachwinie przy dłuższym siedzeniu,
- Uczucie ograniczenia przy pochylaniu się lub wsiadaniu do samochodu,
- „Ciągnięcie” w pachwinie lub przednim udzie,
- Sztywność biodra po wstaniu z krzesła,
- Wrażenie przeskakiwania w biodrze.
Przyczyny i czynniki ryzyka u osób aktywnych fizycznie
- Wrodzone nieprawidłowości anatomiczne stawu biodrowego,
- Przebyte złamania w okolicy biodra,
- Nadmierne obciążenia stawu w okresie wzrostu (np. intensywny trening sportowy u dzieci i młodzieży),
- Uwarunkowania genetyczne,
- Choroby rozwojowe, takie jak młodzieńcza choroba Perthesa czy epifizjoliza głowy kości udowej.
Objawy FAI u osób aktywnych fizycznie
- Ból w pachwinie, nasilający się podczas aktywności fizycznej, szczególnie przy zgięciu i rotacji biodra,
- Ból może promieniować do uda, pośladka lub kolana,
- Sztywność biodra i ograniczenie zakresu ruchu,
- Uczucie „zablokowania” lub przeskakiwania w stawie biodrowym,
- Ból podczas siedzenia przez dłuższy czas.
Diagnostyka
1. Wywiad i badanie fizykalne
Lekarz lub fizjoterapeuta przeprowadza szczegółowy wywiad oraz testy kliniczne, takie jak test FADIR (zgięcie, przywiedzenie i rotacja wewnętrzna), które mogą wywołać ból typowy dla FAI.
2. Diagnostyka obrazowa
- RTG – pozwala ocenić kształt głowy kości udowej i panewki,
- MRI lub MR artrografia – umożliwia ocenę uszkodzeń chrząstki i obrąbka stawowego,
- CT – dokładna ocena anatomii kostnej, często używana przy planowaniu leczenia operacyjnego.
Leczenie zachowawcze – fizjoterapia i rehabilitacja
Fizjoterapia stanowi podstawowy i często bardzo skuteczny sposób postępowania w przypadku konfliktu udowo-panewkowego (FAI), zwłaszcza we wczesnym stadium choroby lub u pacjentów, którzy nie kwalifikują się (lub chcą uniknąć) leczenia operacyjnego. Celem fizjoterapii jest zmniejszenie bólu, poprawa biomechaniki stawu biodrowego oraz przywrócenie prawidłowej funkcji w codziennych aktywnościach, pracy czy sporcie.
Cele leczenia zachowawczego w FAI:
- Redukcja bólu i stanu zapalnego,
- Poprawa ruchomości stawu biodrowego,
- Eliminacja nieprawidłowych wzorców ruchu,
- Wzmocnienie stabilizatorów miednicy i tułowia,
- Zwiększenie kontroli nerwowo-mięśniowej,
- Modyfikacja czynników prowokujących konflikt.
Główne elementy fizjoterapii w FAI:
1. Edukacja pacjenta i modyfikacja aktywności
Pierwszym krokiem jest zrozumienie mechanizmu powstawania dolegliwości i nauka unikania pozycji oraz ruchów, które prowokują konflikt – np. głębokiego zgięcia biodra, siadu z nogą założoną na nogę, kucania czy agresywnych rotacji. Często konieczne są też zmiany ergonomiczne w pracy i codziennych nawykach ruchowych.
2. Terapia manualna – Stosowana w celu:
- Przywrócenia prawidłowej ruchomości stawu biodrowego i sąsiednich struktur (stawy krzyżowo-biodrowe, odcinek lędźwiowy, kolano),
- Mobilizacji tkanek miękkich – szczególnie mięśnia biodrowo-lędźwiowego, naprężacza powięzi szerokiej, mięśnia czworobocznego uda,
- Dekompresji obrębu stawu i zmniejszenia napięcia torebki stawowej.
3. Poprawa ruchomości
Ograniczenie ruchu, szczególnie w rotacji wewnętrznej i wyproście biodra, to częsty problem w FAI. Fizjoterapeuta może zastosować:
- Techniki mobilizacyjne torujące ruch,
- Rozciąganie mięśni zginaczy biodra, przywodzicieli i grupy tylnej uda,
- Ćwiczenia aktywne zwiększające zakres ruchu bez prowokowania bólu.
4. Stabilizacja i trening kontroli motorycznej
Zaburzenia kontroli miednicy i rotacji uda są kluczowe w patomechanizmie FAI. Plan terapeutyczny powinien zawierać:
- Ćwiczenia aktywujące i wzmacniające mięśnie pośladkowe (zwłaszcza pośladkowy średni),
- Naukę kontroli miednicy w czasie chodu, przysiadu, wstawania z krzesła,
- Ćwiczenia stabilizacji centralnej (core stability),
- Progresję od ćwiczeń izolowanych do funkcjonalnych, wykonywanych w pozycjach zbliżonych do aktywności dnia codziennego lub sportu.
5. Neuromobilizacja i praca z układem nerwowym
W przypadkach, gdy występują objawy neurologiczne lub nadwrażliwość tkanek (np. drażnienie nerwu udowego), stosuje się techniki neuromobilizacji, terapię powięziową oraz pracę nad obniżeniem napięcia układu autonomicznego (np. oddech, techniki relaksacyjne).
6. Trening medyczny i powrót do aktywności
Gdy objawy ustępują, a wzorce ruchu są znormalizowane, wprowadza się ćwiczenia dynamiczne:
- Trening propriocepcji,
- Ćwiczenia z oporem w otwartych i zamkniętych łańcuchach kinematycznych,
- Symulację wzorców sportowych, jeśli pacjent jest aktywny fizycznie (np. kopnięcia piłki, podskoki, skręty bioder).
Kiedy leczenie zachowawcze może nie wystarczyć?
Jeśli mimo prawidłowo prowadzonej terapii pacjent nadal doświadcza bólu przy podstawowych czynnościach (chodzenie, siedzenie, schylanie się), a badania obrazowe wskazują na istotne zmiany w obrąbku lub chrząstce, konieczne może być leczenie operacyjne, zazwyczaj artroskopowe.
Podsumowanie
Chociaż konflikt udowo-panewkowy (FAI) najczęściej kojarzony jest z osobami aktywnymi fizycznie, zwłaszcza sportowcami, może również występować u osób prowadzących siedzący tryb życia. W takich przypadkach jego rozwój związany jest przede wszystkim z predyspozycjami anatomicznymi oraz przewlekłym utrzymywaniem biodra w pozycji zgięcia, co stwarza warunki sprzyjające przeciążeniu struktur stawowych. U wielu osób deformacje kości udowej (typ CAM) lub panewki (typ PINCER) są obecne od okresu młodzieńczego, niezależnie od poziomu aktywności fizycznej. Gdy dochodzi do ich połączenia z codziennym, długotrwałym siedzeniem – typowym dla pracy biurowej lub stylu życia opartego na braku ruchu – może dojść do powolnego i „cichego” rozwijania się patologicznego konfliktu. W tej sytuacji głowa kości udowej w pozycji zgięcia (czyli podczas siedzenia) może stale uciskać przedni brzeg panewki, prowadząc do mikrourazów obrąbka stawowego oraz chrząstki stawowej. Dodatkowo siedzący tryb życia często powoduje osłabienie mięśni pośladkowych i głębokich stabilizatorów miednicy, co sprzyja zaburzeniom kontroli ruchu w biodrze. Efektem jest zwiększone ryzyko powstawania przeciążeń, nawet przy niewielkich ruchach, takich jak wstawanie z krzesła, pochylanie się czy rotacja tułowia.
U osób nieaktywnych objawy FAI mogą być mniej wyraźne niż u sportowców, ale wciąż istotnie wpływają na komfort życia. Najczęściej pojawia się ból w pachwinie podczas dłuższego siedzenia, uczucie ograniczenia ruchu, sztywność biodra po wstaniu z krzesła, a także wrażenie „przeskakiwania” w stawie. Leczenie w takich przypadkach powinno obejmować nie tylko fizjoterapię ukierunkowaną na poprawę ruchomości i stabilizacji biodra, ale także zmianę stylu życia. Kluczowe jest rozciąganie przykurczonych struktur, zwłaszcza zginaczy biodra, aktywizacja mięśni pośladkowych, korekta postawy oraz wdrożenie ergonomicznych nawyków w pracy siedzącej. W niektórych przypadkach konieczne może być również leczenie operacyjne, szczególnie jeśli doszło już do istotnych uszkodzeń wewnątrz stawu.
Warto zatem pamiętać, że FAI nie dotyczy wyłącznie osób aktywnych – może rozwijać się także „po cichu” u tych, którzy z pozoru nie przeciążają swoich stawów biodrowych, ale zmagają się z ich chronicznym unieruchomieniem i brakiem równowagi mięśniowej.