ZAPYTAJ O TERMIN WIZYTY
+48 734 155 144
LOKALIZACJA
ul. Mogilska 118, 31 – 445 Kraków

GODZINY OTWARCIA
pon. – pt. 8:00 – 20:00
Konflikt rzepkowo – udowy
Konflikt rzepkowo – udowy (ang. patellofemoral pain syndrome, PFPS), często nazywany zespołem bólu rzepkowo-udowego, to jedno z najczęstszych schorzeń kolana, zwłaszcza u osób aktywnych fizycznie, biegaczy, sportowców, ale również u osób prowadzących siedzący tryb życia. Charakteryzuje się przewlekłym bólem zlokalizowanym w przedniej części kolana, wokół rzepki, który nasila się podczas aktywności obciążających staw kolanowy, takich jak schodzenie po schodach, kucanie, bieganie czy długotrwałe siedzenie z ugiętymi kolanami.
Podstawy anatomiczne
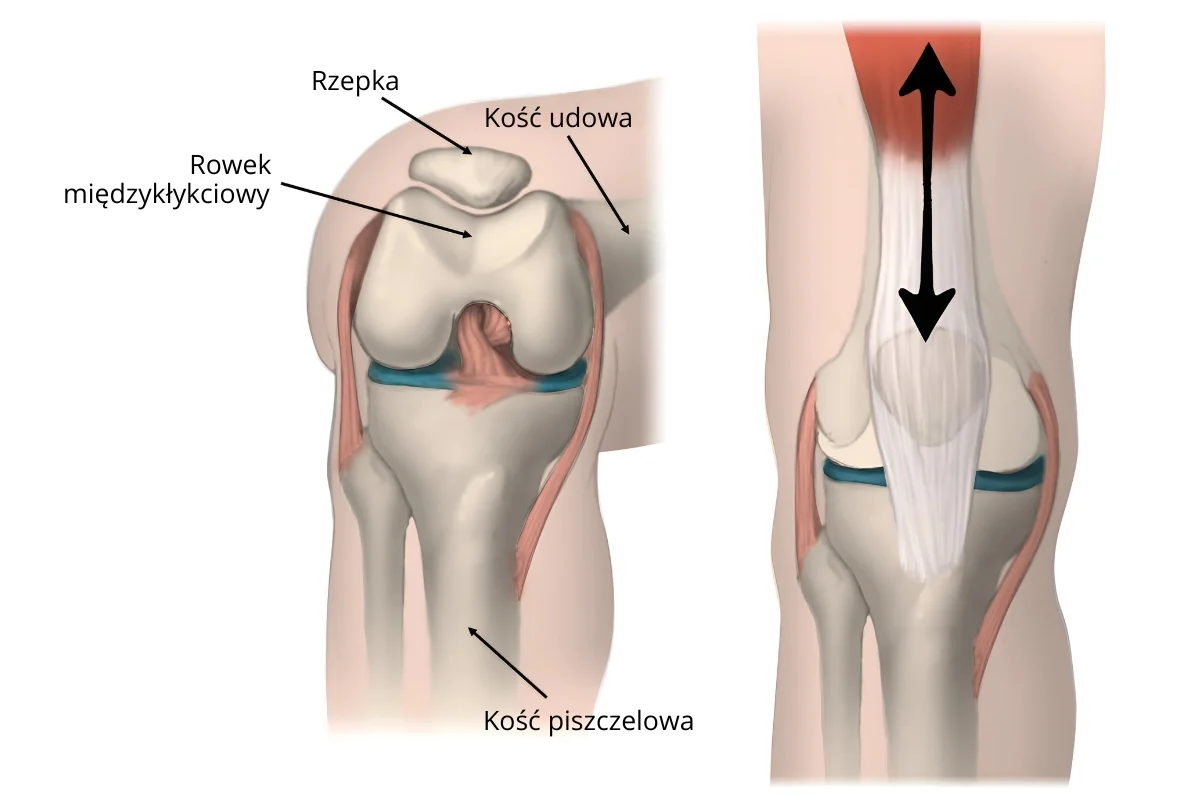
Rzepka (patella) to mała, trójkątna kość umiejscowiona z przodu kolana, osadzona w ścięgnie mięśnia czworogłowego uda. Jej główną funkcją jest zwiększanie efektywności wyprostu kolana poprzez poprawę dźwigni mięśniowej oraz ochrona stawu kolanowego. Podczas ruchu zgięcia i wyprostu rzepka przemieszcza się w rowku międzykłykciowym kości udowej, tzw. bruździe rzepkowej. Konflikt rzepkowo-udowy pojawia się wtedy, gdy kontakt pomiędzy powierzchnią stawową rzepki a kością udową staje się niewłaściwy – może to wynikać z nieprawidłowego toru ruchu rzepki, przeciążenia struktur stawu lub zmian biomechanicznych w kończynie dolnej.
Przyczyny uszkodzenia – czynniki anatomiczne, biomechaniczne i funkcjonalne
Konflikt rzepkowo-udowy (PFPS) jest jednostką chorobową o etiologii wieloczynnikowej. W większości przypadków nie jest efektem ostrego urazu, lecz wynikiem przewlekłych przeciążeń, niewłaściwej biomechaniki kończyny dolnej oraz zaburzeń funkcji mięśniowej. Jedną z głównych przyczyn są zaburzenia w równowadze mięśniowej – tzw. dysbalans mięśniowy. Kluczową rolę odgrywa tu mięsień czworogłowy uda, a zwłaszcza jego głowa przyśrodkowa (vastus medialis obliquus – VMO), która odpowiada za prawidłowe prowadzenie rzepki w bruździe międzykłykciowej kości udowej. Osłabienie VMO przy jednoczesnym nadmiernym napięciu głowy bocznej (vastus lateralis) może powodować boczne ściąganie rzepki, co prowadzi do nierównomiernego rozkładu sił na powierzchniach stawowych i nadmiernego ucisku na chrząstkę stawową, zwłaszcza po stronie bocznej rzepki.
Kolejnym istotnym czynnikiem jest napięcie pasma biodrowo-piszczelowego (ITB) oraz innych struktur miękkich, takich jak mięsień naprężacz powięzi szerokiej czy mięśnie pośladkowe. Pasmo biodrowo-piszczelowe przebiega wzdłuż bocznej części uda i ma wpływ na stabilizację kolana. Jego nadmierne napięcie, często spotykane u biegaczy i rowerzystów, może pogłębiać boczne przyciąganie rzepki.
Do biomechanicznych przyczyn konfliktu zalicza się również nieprawidłowe ustawienie kończyny dolnej, zarówno w spoczynku, jak i podczas ruchu. Należą do nich:
- Koślawość kolan (genu valgum) – ustawienie kolan do środka, co sprzyja bocznemu naciskowi na rzepkę,
- Nadmierna pronacja stopy – zapadanie się łuku przyśrodkowego stopy powoduje rotację wewnętrzną piszczeli i kości udowej, co zmienia oś działania mięśni i wpływa na nieprawidłowy tor ruchu rzepki,
- Rotacja wewnętrzna uda i kolana – np. na skutek osłabienia mięśni pośladkowych (gluteus medius i gluteus maximus), które odpowiadają za kontrolę ustawienia miednicy i rotację zewnętrzną uda.
Warto także zwrócić uwagę na czynniki funkcjonalne. Nieprawidłowy wzorzec chodu lub biegu, zaburzenia kontroli nerwowo-mięśniowej oraz opóźniona aktywacja stabilizatorów miednicy i kolana mogą prowadzić do kompensacyjnych obciążeń rzepki. W praktyce klinicznej często obserwuje się, że osoby z PFPS mają zbyt niską aktywność mięśni pośladkowych, co skutkuje przeciążeniem mięśnia czworogłowego i rzepki.
Do rozwoju zespołu bólu rzepkowo-udowego mogą również przyczynić się błędy treningowe, takie jak:
- Zbyt szybkie zwiększenie intensywności lub objętości treningu,
- Brak odpowiedniej regeneracji,
- Niedostosowane obuwie sportowe,
- Zbyt twarda nawierzchnia treningowa (np. bieganie po betonie),
- Niewłaściwa technika ćwiczeń (zwłaszcza podczas przysiadów, wyskoków i lądowań).
Wreszcie, istotne są także czynniki indywidualne, takie jak hipermobilność stawowa, osłabienie mięśni stabilizujących tułów (core), nieprawidłowości anatomiczne rzepki (np. dysplazja, wysoka rzepka – patella alta), a także wcześniejsze urazy kolana.
Podsumowując, przyczyny konfliktu rzepkowo-udowego są złożone i często nakładają się na siebie. Dlatego diagnostyka i planowanie leczenia muszą uwzględniać zarówno ocenę strukturalną (układ kostno-stawowy), jak i funkcjonalną (kontrola nerwowo-mięśniowa, wzorce ruchowe), aby skutecznie wyeliminować źródło problemu i zapobiec jego nawrotom.
Objawy kliniczne
Najczęstszym objawem konfliktu rzepkowo-udowego jest ból w przedniej części kolana, często opisywany jako tępy, rozlany, nasilający się podczas długotrwałego siedzenia (tzw. „movie sign”), wchodzenia i schodzenia po schodach oraz aktywności wymagających zginania kolan. Może występować uczucie przeskakiwania, trzeszczenia lub blokowania stawu. Rzadziej pojawia się obrzęk, jednak długotrwałe przeciążenie może prowadzić do zmian strukturalnych w chrząstce stawowej i pojawienia się m.in. chondromalacji rzepki.
Leczenie – zachowawcze i operacyjne
Podstawową metodą leczenia konfliktu rzepkowo-udowego jest terapia zachowawcza, w tym fizjoterapia, która u większości pacjentów przynosi bardzo dobre efekty. Celem fizjoterapii jest przede wszystkim przywrócenie prawidłowej biomechaniki stawu rzepkowo-udowego, zmniejszenie bólu oraz zapobieganie nawrotom objawów.
Rehabilitacja koncentruje się na reedukacji mięśniowej – wzmacnianiu mięśnia czworogłowego uda, zwłaszcza głowy przyśrodkowej (VMO), w celu poprawy ustawienia rzepki. Równie ważne jest wzmocnienie mięśni pośladkowych i stabilizujących biodro, ponieważ ich osłabienie wpływa na nieprawidłowe ustawienie kończyny dolnej i prowadzi do przeciążeń w obrębie kolana. Kluczowym elementem terapii jest również praca nad elastycznością struktur, takich jak pasmo biodrowo-piszczelowe, zginacze biodra czy mięśnie kulszowo-goleniowe, które mogą ograniczać prawidłowy ruch stawu. Terapia manualna, techniki mobilizacji rzepki oraz trening sensomotoryczny (ćwiczenia równoważne, koordynacyjne) odgrywają istotną rolę w leczeniu.
Nieodzownym elementem leczenia jest edukacja pacjenta dotycząca unikania czynników prowokujących ból (np. długotrwałego siedzenia z ugiętymi kolanami, schodzenia ze stromych schodów), a także odpowiednie dostosowanie aktywności fizycznej oraz korekta wzorców ruchowych. W niektórych przypadkach stosuje się również kinesiotaping lub ortezy wspomagające tor ruchu rzepki.
Jeżeli leczenie zachowawcze nie przynosi oczekiwanych rezultatów przez okres kilku miesięcy, a objawy znacznie ograniczają funkcjonowanie pacjenta, rozważa się leczenie operacyjne. Może ono obejmować artroskopowe usunięcie zmian chrzęstnych, lateral release (uwolnienie bocznego troczka rzepki), rekonstrukcję więzadeł stabilizujących rzepkę (np. MPFL – przyśrodkowe więzadło rzepkowo-udowe), czy też osteotomie w przypadku wad osiowych kończyny. Wybór techniki zależy od stopnia zaawansowania zmian, przyczyny konfliktu oraz indywidualnych cech anatomicznych pacjenta.
Podsumowanie
Konflikt rzepkowo-udowy to złożona jednostka chorobowa wymagająca kompleksowego podejścia diagnostycznego i terapeutycznego. Kluczowe znaczenie ma odpowiednio prowadzona fizjoterapia, która pozwala na skuteczne leczenie i powrót do pełnej aktywności bez konieczności interwencji chirurgicznej w większości przypadków. Wczesne rozpoznanie problemu i wprowadzenie działań profilaktycznych mogą znacznie ograniczyć rozwój przewlekłych dolegliwości bólowych i przeciążeniowych kolana.